“可以说,器官和组织移植是 20 世纪最重要的医学成就之一,目前移植术已成为组织、器官功能衰竭终末阶段最有效的治疗措施。”
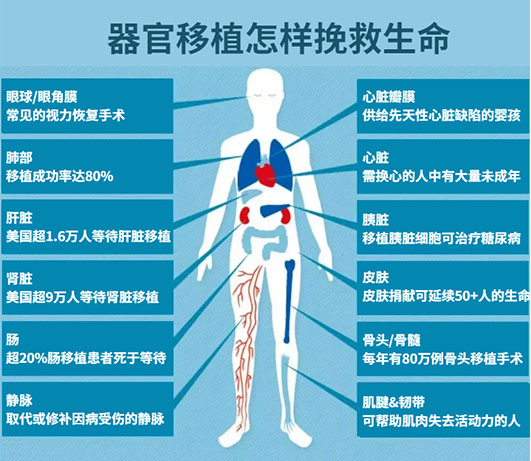
众所周知,当机体的器官丧失功能,可以通过器官移植重建其生理功能。通常情况下,器官移植分为自体移植,同种异体移植和异种移植。
① 自体移植:指移植物取自受者自身,这种移植不会发生免疫排斥反应。
② 同种异体移植:指同种内遗传基因不同的个体间的移植,这种移植一般会发生移植免疫排斥反应。
③ 异种移植:指不同种属个体间的移植,由于异种动物间往往存在巨大的遗传背景差异,这种移植会发生严重的免疫排斥反应。
目前来讲,同种异体器官移植是治疗各种不可逆性终末期器官衰竭的好方法,也是比较常见的移植类型。但是排斥反应的副作用,仍然限制器官移植的长期存活。
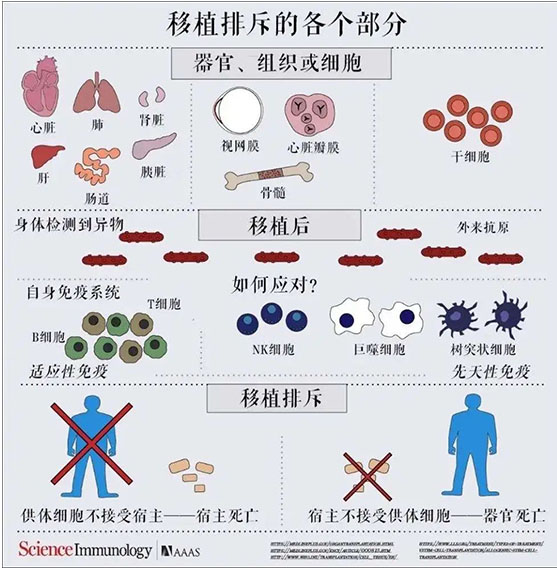
同种异基因器官移植后,由于供、受者之间的组织相容性抗原不同,它们可以刺激相互的免疫系统,引起排斥反应。在实体器官移植中,移植物中完整的活细胞、脱落的细胞,由于移植前灌洗不彻底而残留在器官中的淋巴细胞都可以是启发免疫应答的抗原。
目前来看,最常见的器官移植排斥反应是皮肤移植,其次是肾脏移植,最后是肝脏移植。
1、 有没有不会发生,排斥反应的器官移植?
曾经有过。
在所有器官移植中,角膜移植是成功率最高的手术,角膜也曾因为与其他组织相比,具有对外来移植组织或其他抗原刺激处于相对无免疫反应状态的特性,被称为免疫赦免组织。
但随着近年来研究的逐渐深入,发现角膜具有复杂的免疫体系。临床病例中角膜赦免状态常常遭到高危因素的破坏,导致排斥反应发生率的高发。
尤其是角膜化学伤和Stevens-Johonson综合征等所致的角膜严重血管化,角膜缘干细胞严重破坏,角膜全层混浊合并新生血管化,多次角膜移植失败的患者等极易因排斥反应导致供体角膜移植失败。
而且不可否认的是,免疫排斥反应逐渐成为了这类人群角膜移植手术失败的最常见原因。
2、 是什么导致了排斥反应?
引起术后排斥反应的因素有很多,比如供体与受体组织相容性差别大;比如人类白细胞抗原I类抗原会刺激机体产业细胞毒性淋巴细胞,攻击靶细胞引起排斥反应。
另外,新生血管形成也会导致排斥反应的发生。据文献查证,无新生血管的角膜病变行板层角膜移植术排斥反应率一般仅为4%~5%,行穿透性角膜移植术者也低于10%;而有严重新生血管的角膜病变排斥反应率则可高达20~50%,甚至达75%。
3、 怎么才能避免免疫排斥反应呢?
从根本上讲,就是不用角膜。
角膜移植,角膜移植,不用角膜怎么移植?别担心,我们有米赫人工角膜呀!
米赫人工角膜采用人造材料(PMMA光学镜柱及钛支架)制成,无需供体角膜,有助于缓解我国角膜供体稀少的现状。

在眼科领域,PMMA是角膜接触镜、人工晶体及义眼片等的常用材料,它具有性质稳定、透光率高、屈光指数大、不会被机体的生物氧化反应所降解、对机体的生物反应轻、加工方便等优点,是较理想的光学材料,且临床己证实具有良好的生物相容性。
此外,作为植入角膜内的主要构成部分,人工角膜支架相当于连接光学镜柱和自体组织的桥梁,因此必须具有良好的组织相容性。而钛具有优良的生物相容性和机械性能,并且耐腐蚀性好,在生物医学领域广泛应用,是人工角膜不可或缺的制作材料。

米赫人工角膜的如此搭配,简单,且不用供体角膜,不仅降低了手术难度,还避免了排斥反应,提高了手术成功率。
也正因为如此,米赫人工角膜获得了国家药品监督管理局的“官方认证”,于去年12月份取得注册证,被批准用于角膜移植手术难以成功的双眼角膜盲患者,包括角膜移植失败,化学伤、热烧伤、爆炸伤等引起的严重角结膜瘢痕血管化,眼睑闭锁,严重的自身免疫性疾病(如Stevens-Johnson综合征及瘢痕性类天疱疮),终末期干眼引起的角膜盲等。也就是说,此前被临床医生认为是“复明绝症”的角膜盲患者有了重见光明的机会。
有道是,机会总是留给有准备的人。与其抱怨时运不济,不如试着拨打我们的官方咨询电话:400-111-8801,给自己一个摆脱黑暗的机会吧!