我国有400余万角膜盲患者,角膜盲是我国第2位致盲性眼病,角膜移植手术是主要的复明方法。超过80%的角膜盲患者都可以通过常规角膜移植手术复明。
但是,临床还有约15%高危角膜移植患者,常规角膜移植手术难以成功,人工角膜移植手术是唯一的复明希望。由于我国一直缺乏商品化人工角膜产品供临床使用,这部分角膜盲几乎成为眼科复明的“绝症”。
其实,在我国商品化人工角膜产品上市之前,国内仅有极少数眼科机构开展人工角膜移植手术,获得了很好的临床效果并积累了大量的临床经验。
国际上有多种类型的人工角膜产品,其中美国波士顿(Boston)人工角膜目前在世界范围内应用较广,随着我国领扣型人工角膜(仿BostonI型人工角膜)完成临床试验和注册审评,国产人工角膜也登上舞台。
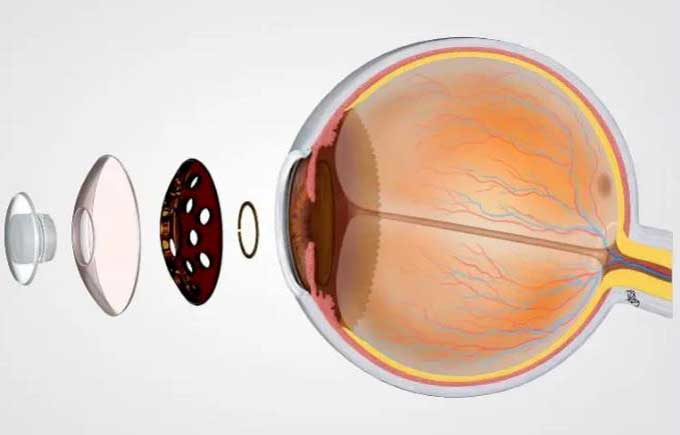
只是,由于需要在术中植入角膜植片,领扣型人工角膜手术后,患者很容易产生排斥反应、且并发症较多,因此需要长期应用抗生素并持续佩戴大直径角膜绷带镜。
针对这种情况,我参考了《中国人工角膜移植手术专家共识(2021年)》,为大家总结了领扣型人工角膜的术后常见的并发症及用药的种类和时间,希望可以帮到你们。
常见并发症
术中并发症:如载体角膜中央钻孔偏位,此时可以考虑更换载体角膜。
术后并发症
① 载体角膜上皮愈合不良:及时发现领扣型人工角膜中的载体角膜上皮缺损非常重要。出现角膜上皮愈合不良,眼部需要应用促上皮愈合制剂、封闭泪小点和口服多西环素等。对于持续性角膜上皮愈合不良者,可考虑结膜瓣遮盖或脸裂缝合。
② 载体角膜无菌性融解:载体角膜无菌性融解是领扣型人工角膜的严重并发症,与载体角膜干燥斑形成、反复性角膜上皮缺损等有关,可导致眼内炎、房水渗漏、低眼压、脉络膜或视网膜脱离、脉络膜出血和人工角膜脱出等,造成永久性视力丧失或眼球丧失。
出现载体角膜无菌性融解后,若无房水渗漏,可佩戴合适的角膜绷带镜和行外侧睑裂缝合,改善眼表的湿润度;同时减少局部糖皮质激素使用。手术处理包括载体角膜加固(用结膜瓣、唇黏膜瓣修补板层角膜植片等)及更换人工角膜。
术后用药
抗生素
① 全身用药:根据病情及手术情况全身静脉滴注广谱抗生素3天后,改为口服多西环素抑制载体角膜融解,用量为每天1次100mg/次建议应用3~6个月,每3个月检查1次肝功能。
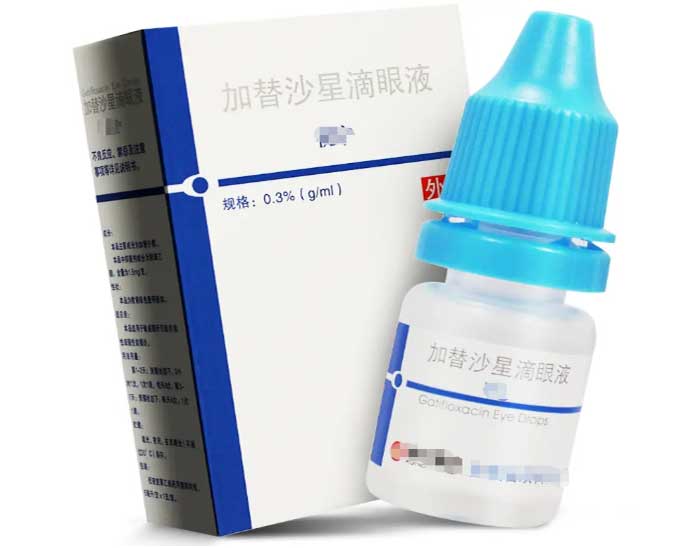
② 局部用药:术后1个月内局部应用第4代氟喹诺酮药物(加替沙星或莫西沙星滴眼液)4次/天;加替沙星眼用凝胶每晚1次;维持量为滴眼液2次/天。建议终生应用抗生素滴眼液。
糖皮质激素
局部应用妥布霍素地塞米松滔眼液,每天4次;妥布霉素地塞米松眼膏,每晚1次。术后2周改为1%醋酸泼尼松龙滴眼液,每天4次,每周减量1次;妥布霉素地塞米松眼膏改为隔晚1次。

术后1个月改为0.1%氟米龙滴眼液,每天4次,逐渐减量,根据眼部情况维持每天1次或隔天1次;妥布霉素地塞米松眼膏改为每周2次。糖皮质激素引起眼压升高时,建议减量或停用
其他药物
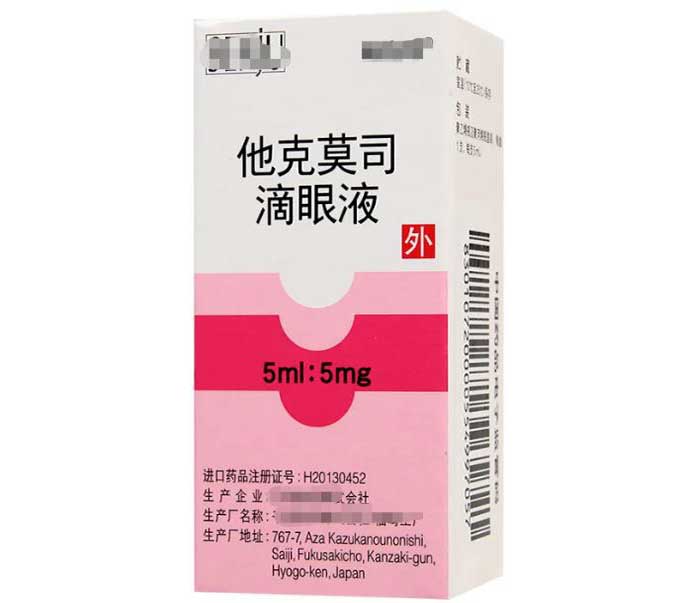
他克莫司滴眼液(或环孢素滴眼液),每天2~3次;重组牛碱性成纤维细胞生长因子凝胶或小牛血去蛋白眼用凝胶,每天4次;人工泪液如玻璃酸钠滴眼液,每天4~6次,根据眼表情况可减少用药次数。
综上所述,尽管领扣型人工角膜给我国角膜盲患者带来了复明机会,但是风险与机遇并存,供体角膜的植入极有可能导致术后并发症频发,术后永久用药也会加大患者及其家人的护理难度,因此,手术需要由经验丰富的医生进行,患者术后定期随访也很重要。
好了,今天的分享到这里就结束了,大家有关于人工角膜不懂的问题可以拨打米赫医疗的官方客服电话进行咨询哦~